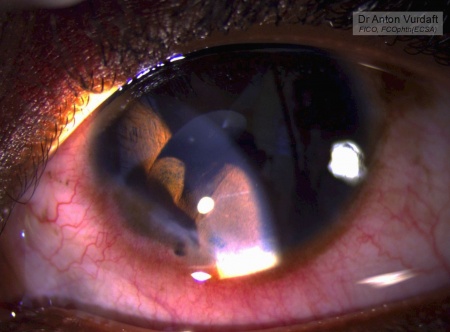
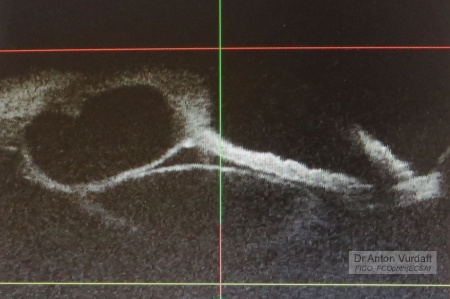
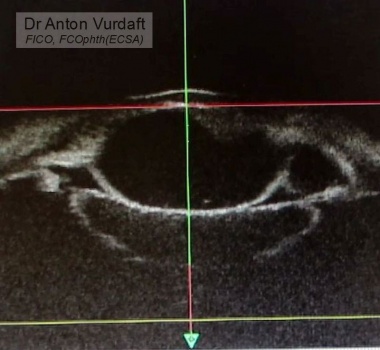
28 сен 2016. Девочка 10 лет. Травматическая киста радужки после ранения роговицы, травматическая катаракта (давняя травма). Рана зажила самостоятельно. Минус такого приёма природы – чаще эпителиальное врастание, с формированием кист или глаукомы. Киста состоит из двух отделений. Контакта с роговицей нет. Камера неравномерная. Обратите внимание на то, как сдавливает хрусталик эта киста. Коллегами в Терре была предложена опция с введением аутокрови в полость кисты для развития слипчивого воспаления. Сейчас я бы так же склонился в эту сторону. Но тогда я выбрал описанную Шилдсами опцию введения в кисту этанола для фиброзирования кисты.
https://www.ncbi.nlm.nih.gov/pubmed/24723076 о технике с этанолом от Шилдсов
https://www.ncbi.nlm.nih.gov/pubmed/12917180 – техника с простой иглой.
По прочтении нескольких кейс репортов и обзорных статей мне что-то взгрустнулось. Техника с простой аспирацией неэффективна, техника с частичным иссечением противопоказана, лазер неэффективен. Из полезного и работающего реально описан лишь этанол и инъекция 5ФУ или митомицина. И блок-иссечение – иридоциклэктомия.
Есть подозрение, что аутокровь не будет таким же эффективным методом, т.к. кровь всё же просто склеивает, не уничтожает эпителий и не является склерозирующим агентом.
Итого, опции:
1) блокэксцизия (видимо, самый радикальный метод предотвращения рецидивов),
2) введение этанола в кисту через парацентез,
3) введение в кисту антиметаболитов (5-ФУ, митомицин),
4) иссечение стенки кисты (может вызывать обсеменение передней камеры эпителием и агрессивное воспаление),
5) сморщивание кисты лазером (может быть неэффективным долгосрочно, т.к. не убивает эпителий в кисте),
6) пунктура кисты ИАГ-лазером (может вызывать обсеменение и также воспаление),
7) введение аутокрови в кисту (не встречался с вариантом при первоначальном скрининге литературы, предложено коллегой в Терре при дискуссии, с описанием одного успешного случая).
Как относятся к ИАГ-пунктуре травматической кисты радужки в зарубежной литературе:
Laser iridotomy of the cyst offers a non-invasive method of therapy in these cases but has a high rate of recurrence. The outcomes in most cases were poor, with worse results and more complications encountered in younger age groups.
…
Laser treatment with Nd-YAG laser to rupture the cyst has also been reported, but with a poor outcome, with violent post-operative inflammatory reaction and high recurrence rates.
Почему опции с иссечением стенки или пункцией ИАГ-лазером – плохой вариант:
Мы пытаемся проткнуть кисту радужки, думая, что главная проблема – это жидкость внутри. Как если бы речь была о кисте конъюнктивы. Это не так, можно даже не пытаться, главное зло ведь – эпителий. То же с аутокровью. Мы пытаемся слепить две стенки кровью, опять думаем что главная проблема – это объём внутри, который надо уменьшить. Как если бы речь была о гиперсекреции с большой подушкой. Это опять не так, рецидивы будут обязательно. Если смотреть на главное зло – понятно почему.
Наш опыт коагуляции кист радужки у детей аргоновым лазером показал недостаточную эффективность метода – полное сморщивание кисты и отсутствие рецидива в сроки до 3 лет после лечения получено только у половины детей. Более эффективным оказался метод двухэтапной цистодеструкции, адаптированный нами для детей. Цистотомию – производили ИАГ-лазером за 1 сеанс, через неделю начинали этапную цистодеструкцию ИАГ- лазером с обработкой их и зоны роста аргоновым лазером (1-5 сеансов, 1-3 курса), что минимизировало энергетические затраты и осложнения. Комбинированная (ИАГ-Аргон) лазерная цистотомия и цистодеструкция произведена на 23 глазах 23 детей. Большинство кист были посттравматическими (21), чаще послеоперационными (19), редко – врожденными (2), давность кист от 3 нед до 6 лет.
Во всех случаях удалось перфорировать стенку кисты, у 87% с уменьшением объема и размера кисты, сморщиванием и рубцеванием её, у 69,6%- с полным рубцеванием через год. Рецидив кисты отмечен в 13% случаев. Частота офтальмогипертензии снизилась в 6 раз, мучительного роговичного синдрома – в 3 раза, у 1/2 детей – с оптическим эффектом, у 1/3 – с повышением остроты зрения. Наиболее частым осложнением были интраоперационные микрогеморрагии (34,8%).
Выявлены особенности клинических проявлений кист переднего отдела глаза и реакции глаз у детей на лазерную деструкцию их: практическое отсутствие у детей болевого синдрома; прозрачное, а не мутное содержимое кист; сравнительно редкие осложнения, мéньшая частота сопутствующего увеита; крайняя редкость «токсического увеита» (1случай), обусловленного выходом содержимого кисты в переднюю камеру после лазерной перфорации их; редкое повышение ВГД даже при закрытии более 1/2 протяженности УПК куполом кисты; менее существенное улучшение зрительных функций после лазерного устранения кист (частая патология ЭРГ, ЗВП, обскурационная амблиопия и др).
Установлено, что успех лазерной хирургии и прогноз прогрессирования кисты зависят от типа, строения и размеров кисты, выраженности сращений с подлежащими тканями, наличия увеита, глаукомы, роговичного синдрома и др. При непрогрессирующих ограниченных кистах, занимающих менее 1/4 площади радужки или передней камеры- эффективность лечения достигала 100%, при прогрессирующих ограниченных кистах-76,9% (с рубцеванием зоны кисты, уменьшением частоты роговичного синдрома в 4 раза, повышением остроты зрения у 2/3 детей). Продолженный рост кисты (15,4%) или рецидив (7,7%) были достаточно редкими. При больших, гигантских кистах, площадью более 1/2-2/3 радужки или передней камеры, сращенных с роговично-склеральными рубцами и подлежащими тканями, с выраженным увеитом, роговичным синдромом, глаукомой, лазерное лечение было достаточно эффективным (57,1%), но у половины детей сопровождалось осложнениями.
В моём случае первоначально опция с этанолом сработала: киста после интраоперационного введения этанола через парацентез спалась на какое-то время. Роговичной реакции не последовало (киста была интактна, введение производилось через лимбальный парацентез у корня радужки). Через месяц прооперирована катаракта на этом глазу. Киста стала агрессивно рецидивировать спустя несколько месяцев после успешной этанолизации кисты и экстракции катаракты. Этанолизирование кисты эффективнее всего видимо в руках Шилдсов. Теперь я бы всерьёз рассмотрел работу доктора Арестовой, а также опции пункции кисты лазером и обработка стенок зелёным лазером в несколько этапов.
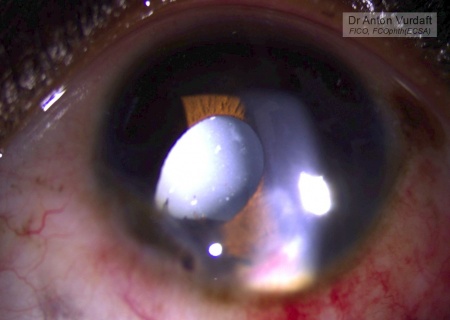
Traumatic iris cyst collapsed state 1 week after ethanol injection
![]()